La mirada es el elemento más expresivo del rostro humano. Cuando los párpados caen de forma anormal —ya sea por el paso del tiempo, por una alteración congénita o por enfermedad— el impacto va mucho más allá de lo estético: puede comprometer la visión, generar fatiga crónica e incluso afectar al desarrollo visual en niños.
En este artículo voy a abordar en profundidad qué es el párpado caído o ptosis palpebral, por qué ocurre, cómo se diagnostica correctamente y cuáles son las opciones de tratamiento quirúrgico disponibles hoy en día, con especial atención a lo que ofrece la blefaroplastia.
¿Qué es el párpado caído o ptosis palpebral?
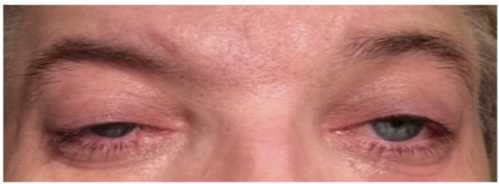
La ptosis palpebral —conocida popularmente como párpado caído— es el descenso anormal del párpado superior por debajo de su posición habitual.
En condiciones normales, el párpado superior cubre entre 1 y 2 milímetros del iris. Cuando esa cobertura supera los 2 mm, hablamos técnicamente de ptosis.
El resultado visible es un ojo que parece más pequeño, cansado o entrecerrado. En casos más avanzados, el párpado puede llegar a cubrir parcial o totalmente la pupila, reduciendo el campo visual del paciente de manera significativa —el denominado «efecto visera»— con consecuencias directas en la calidad de vida diaria: dificultad para conducir, para leer o incluso para mantener el contacto visual en una conversación.
Es importante no confundir la ptosis palpebral verdadera con la pseudoptosis a consecuencia de un exceso de piel acumulada en el párpado superior —condición que se conoce como dermatocalasia— sin que exista un descenso real del borde libre palpebral.
Ambas situaciones pueden coexistir, pero su tratamiento responde a lógicas distintas y requiere un diagnóstico preciso por parte de un especialista en cirugía oculoplástica.
¿Qué tipos de ptosis palpebral existen?
La ptosis palpebral no es una entidad única. Los especialistas la clasifican según su origen en 5 tipos distintos, lo que determina tanto el pronóstico como la técnica quirúrgica más adecuada en cada caso.
1º Ptosis aponeurótica (la más frecuente en adultos)
Es el tipo más habitual. Se produce por el estiramiento o desinserción progresiva de la aponeurosis del músculo elevador del párpado —la estructura tendinosa que conecta el músculo con el párpado— a causa del envejecimiento natural.
El músculo en sí conserva su fuerza, pero ha perdido el anclaje que le permitía elevar el párpado de forma eficiente. Aparece de forma gradual y, cuando es bilateral, puede pasar desapercibida durante años porque el propio paciente la compensa inconscientemente elevando las cejas.
Otras causas de ptosis aponeurótica incluyen el uso prolongado de lentes de contacto rígidas, cirugías previas (como la de cataratas), y traumatismos en la región periocular.
2º Ptosis congénita
Presente desde el nacimiento, se debe a una alteración en el desarrollo embrionario del músculo elevador del párpado. Las fibras musculares no maduran correctamente y quedan sustituidas, en mayor o menor medida, por tejido fibroso sin capacidad contráctil.
El grado de afectación es muy variable: desde formas leves que apenas comprometen la visión hasta formas graves donde el párpado casi cierra el eje visual por completo.
En la infancia, la ptosis congénita merece especial atención porque puede derivar en ambliopía u ojo vago: cuando el párpado cubre la pupila durante los primeros años de vida, el cerebro deja de recibir estímulos visuales de ese ojo y la vía visual no se desarrolla con normalidad. En estos casos, la intervención debe ser temprana y urgente.
3º Ptosis neurológica
Causada por una lesión o disfunción de los nervios que controlan el músculo elevador —fundamentalmente el nervio motor ocular común (III par craneal)— o del músculo de Müller (inervado por el sistema simpático, cuya alteración produce el síndrome de Horner).
La aparición súbita de una ptosis neurológica, especialmente si se acompaña de otros signos como pupila dilatada, diplopía o dolor de cabeza intenso, obliga a descartar patologías graves mediante neuroimagen urgente.
4º Ptosis miogénica
Vinculada a enfermedades musculares sistémicas como la miastenia gravis —en la que los anticuerpos bloquean los receptores de acetilcolina en la placa neuromuscular— o las distrofias musculares.
La característica más llamativa de la miastenia es la fluctuación de la ptosis a lo largo del día, siendo más marcada por la tarde o tras esfuerzo físico.
5º Ptosis mecánica
Producida por el peso de una masa sobre el párpado: tumores palpebrales, cicatrices o acúmulos de grasa excesivos. En estos casos, el tratamiento debe enfocarse en resolver la causa subyacente.
¿Cómo Saber si Tienes Ptosis Palpebral?. Signos y síntomas
Más allá del signo visual evidente —un ojo que parece más pequeño o entrecerrado que el otro—, la ptosis palpebral puede manifestarse a través de síntomas que muchos pacientes no asocian inicialmente con este problema:
- Fatiga visual y cefalea frontal. El esfuerzo constante por mantener el párpado elevado activa de forma continua el músculo frontal, lo que genera tensión en la frente y cefaleas que empeoran a lo largo del día.
- Posición de la cabeza compensatoria. Para ver con claridad, muchos pacientes adoptan una postura con el mentón elevado —inclinando la cabeza hacia atrás— que, mantenida en el tiempo, puede derivar en contracturas cervicales y dolor de cuello.
- Elevación compensatoria de las cejas. Es uno de los signos exploratorios más reveladores: el paciente eleva inconscientemente las cejas para ayudar a abrir los ojos, lo que genera arrugas frontales prominentes y a veces enmascara el grado real de la ptosis.
- Asimetría entre ambos ojos. Cuando la ptosis es unilateral, la diferencia entre ambos párpados resulta llamativa incluso en formas leves. En la ptosis bilateral de instauración lenta, la simetría puede mantenerse durante tiempo, retrasando el diagnóstico.
- Sensación de peso en los párpados. Especialmente frecuente al final del día, confundida muchas veces con simple cansancio ocular.
Cómo se diagnostica el párpado caído:
El diagnóstico de la ptosis palpebral es fundamentalmente clínico, pero exige una exploración sistemática y detallada que va mucho más allá de la mera observación. Un especialista en cirugía oculoplástica evaluará entre otros, los siguientes parámetros:
- Margen Reflex Distance (MRD1): distancia entre el reflejo corneal de luz y el margen libre del párpado superior. El valor normal es de 4 a 5 mm. Por debajo de 3 mm confirma ptosis.
- Función del músculo elevador: la excursión palpebral entre la posición de máxima infraversión y máxima supraversión, bloqueando el frontal con el pulgar para evitar la compensación. Una función mayor de 10 mm es buena, entre 4 y 10 mm es moderada, y por debajo de 4 mm indica mala función del elevador.
- Test de fenilefrina: instilación de colirio de fenilefrina al 2,5-10% para valorar la respuesta del músculo de Müller. Si el párpado asciende más de 2 mm tras la instilación, el paciente es buen candidato para técnicas transconjuntivales.
- Campo visual con y sin el párpado elevado: cuantifica el impacto funcional de la ptosis y puede ser determinante para la cobertura por el sistema sanitario público cuando la afectación es significativa.
- Exploración oftalmológica completa: incluyendo agudeza visual, motilidad ocular, valoración de la superficie ocular y test de Schirmer (producción lagrimal), ya que un ojo seco grave puede ser una contraindicación relativa para determinadas técnicas quirúrgicas.
Todo ello, integrado en el contexto clínico completo del paciente, permite al especialista diseñar un plan terapéutico realmente individualizado.
El párpado caído en niños debe solucionarse lo antes posible
Cuando el párpado caído bloquea el eje visual durante los primeros años de vida —el período crítico de desarrollo visual, que va del nacimiento hasta los 7-8 años aproximadamente— el cerebro deja de «recibir señal» del ojo afectado y la vía visual no madura con normalidad.
El resultado es la ambliopía u ojo vago, una pérdida de agudeza visual que, si no se trata a tiempo, puede ser permanente.
Por ello, ante cualquier ptosis congénita moderada o grave en un bebé o niño pequeño, la indicación quirúrgica es urgente. En estos casos la cirugía se realiza bajo anestesia general y el seguimiento postoperatorio es especialmente intenso, pues puede ser necesario combinar la corrección quirúrgica con tratamientos complementarios (parche ocular, gafas) para estimular el desarrollo de la visión del ojo afectado.
Las ptosis leves en niños, sin riesgo de ambliopía, pueden seguirse de forma conservadora y operarse de forma electiva cuando el niño tenga mayor madurez para colaborar en la exploración y, en algunos casos, durante la cirugía.
Las técnicas para corregir el párpado caído
El tratamiento de la ptosis palpebral es basicamente quirúrgico. No existe ningún tratamiento médico o estético que corrija de forma duradera y definitiva una ptosis verdadera, aunque en determinadas circunstancias se pueden emplear medidas temporales —como el uso de colirio de apraclonidina o pequeñas dosis de toxina botulínica— como puente o complemento al tratamiento principal.
La elección de la técnica quirúrgica depende fundamentalmente de la función del músculo elevador del párpado, el grado de ptosis, la etiología y las características individuales del paciente. Las tres grandes opciones son:
1. Cirugía por vía anterior (Abordaje Cutáneo)
Es la técnica más versátil y la más utilizada en adultos con ptosis aponeurótica. El cirujano accede al músculo elevador y su aponeurosis a través de una incisión en el pliegue natural del párpado superior —exactamente la misma incisión que se utiliza en una blefaroplastia superior estándar— lo que permite camuflar completamente la cicatriz. Una vez expuesta la aponeurosis, el cirujano la avanza o plica (pliega) para tensar el sistema elevador y elevar el párpado a la posición deseada.
Una ventaja fundamental de esta técnica, cuando se realiza bajo anestesia local con sedación suave en adultos, es la posibilidad de solicitar al paciente que abra los ojos durante la cirugía para valorar la altura y simetría en tiempo real, ajustando la corrección de forma intraoperatoria. Esta colaboración activa del paciente es uno de los factores que más contribuye a la precisión del resultado.
La tasa de éxito de esta técnica es elevada, aunque en algunos casos (aproximadamente uno de cada diez) puede ser necesario un retoque posterior para perfeccionar la simetría.
Cuando existe también un exceso de piel palpebral, ambos procedimientos —corrección de ptosis y blefaroplastia superior— pueden realizarse en el mismo acto quirúrgico, optimizando el resultado estético y funcional global.
2. Técnica Transconjuntival (Técnica de Putterman-Müller)
Esta técnica se realiza por la cara interna del párpado —la conjuntiva— sin necesidad de realizar ninguna incisión en la piel. El cirujano accede al músculo de Müller y a la conjuntiva, resecando ambas estructuras para elevar el párpado.
Sus principales ventajas son la ausencia de cicatriz cutánea visible y una recuperación generalmente más rápida, con menor edema y hematoma postoperatorio.
Sin embargo, su indicación es más limitada: está especialmente indicada en ptosis leves a moderadas donde el test de fenilefrina ha sido positivo (lo que confirma que el músculo de Müller está funcionante y es susceptible de responder a la técnica).
3. Suspensión Frontal
Cuando el músculo elevador del párpado está muy deteriorado —función inferior a 4 mm— como ocurre en la ptosis congénita grave o en determinadas enfermedades musculares, las técnicas anteriores no son eficaces porque no hay músculo funcional que reforzar.
En estos casos, la solución es la suspensión frontal: se conecta quirúrgicamente el párpado al músculo frontal mediante un material de suspensión (fascia lata del propio paciente o materiales sintéticos), de modo que el paciente abre los ojos al elevar las cejas por acción del músculo frontal. Es la técnica de elección en ptosis congénitas graves y en algunas ptosis neurológicas.
Qué diferencia hay entre una blefaroplastia y una corrección de ptosis?
Es una confusión habitual que conviene aclarar con precisión clínica:
La blefaroplastia superior está diseñada para eliminar el exceso de piel y, en su caso, de grasa del párpado superior que cae sobre el pliegue palpebral, generando una apariencia envejecida o de «pesadez».
En esta intervención, la apertura palpebral propiamente dicha —la distancia entre el margen del párpado y la córnea— no se modifica. Se trata, esencialmente, de una cirugía de rejuvenecimiento que devuelve el pliegue palpebral a su posición correcta.
La cirugía de ptosis palpebral, en cambio, actúa sobre el mecanismo muscular que controla la apertura del ojo, elevando el margen libre del párpado para ampliar la apertura palpebral y recuperar el campo visual comprometido.
Ambas condiciones pueden coexistir en el mismo paciente —de hecho, es frecuente que una dermatocalasia importante enmascare o exacerbe una ptosis subyacente— y en esos casos, un cirujano con experiencia en oculoplástica puede abordar ambas patologías en el mismo acto quirúrgico.
¿Cómo es el postoperatorio: ¿Qué esperar tras la cirugía de párpado caído?
La cirugía de corrección de ptosis se realiza de forma ambulatoria, sin ingreso hospitalario, con anestesia local y sedación suave en adultos. El paciente puede regresar a casa pocas horas después de la intervención.
Durante los primeros días es habitual la presencia de edema palpebral e hipo-hematoma, que suelen remitir entre 5 y 14 días según cada paciente. Las recomendaciones postoperatorias estándar incluyen:
- Aplicación de frío local (nunca directamente sobre la piel) durante las primeras 48-72 horas para reducir la inflamación.
- Lubricación ocular con colirios y geles lubricantes para proteger la superficie corneal, especialmente durante las primeras semanas, cuando el cierre palpebral puede estar algo disminuido.
- Aplicación de pomada antibiótica sobre la línea de sutura.
- Evitar ejercicio físico intenso y exposición solar directa durante al menos dos semanas.
- Retirada de puntos entre los 5 y 7 días postcirugía en una visita de revisión.
El resultado definitivo es valorable a partir de la cuarta a sexta semana, cuando la inflamación residual ha desaparecido por completo. Los resultados son estables y duraderos; una vez corregida la disfunción del músculo elevador, la posición del párpado se mantiene durante muchos años.
¿Por qué elegir un especialista en cirugía oculoplástica?
La zona periocular es, desde el punto de vista anatómico, una de las más complejas del cuerpo humano. Los párpados cumplen funciones vitales de protección del globo ocular: el parpadeo distribuye la película lagrimal, el cierre palpebral protege la córnea durante el sueño, y cualquier alteración en el balance de estas estructuras puede comprometer la salud visual del paciente.
Por todo ello, la corrección del párpado caído no es una cirugía estética convencional. Exige un dominio preciso de la anatomía palpebral, una formación específica en cirugía oculoplástica y una experiencia acumulada en el manejo de complicaciones propias de esta zona, algunas de las cuales: como el lagoftalmos postoperatorio (dificultad para cerrar el ojo) o la lesión corneal, pueden tener consecuencias serias sobre la visión.
Qué valorar al elegir un especialista
Elegir al profesional adecuado para una cirugía de párpados en Barcelona requiere ir más allá del precio o la proximidad geográfica. Los criterios que deben guiar esa decisión son:
- Formación específica en cirugía oculoplástica. No todo cirujano que opera párpados tiene la misma formación. La subespecialidad de oculoplástica exige una formación adicional específica, más allá de la oftalmología o la cirugía plástica general.
- Volumen quirúrgico. La experiencia acumulada en un número elevado de casos es uno de los predictores más fiables de buenos resultados y manejo seguro de posibles complicaciones.
- Evaluación preoperatoria exhaustiva. Un especialista riguroso dedicará tiempo a explorar en detalle tu caso antes de recomendar cualquier procedimiento. Desconfía de las consultas rápidas sin exploración sistemática.
- Criterio conservador. En la cirugía palpebral, «menos es más» con frecuencia. Un especialista que priorice la naturalidad de los resultados y la preservación de la función ocular sobre los resultados llamativos a corto plazo es una señal de madurez profesional.
- Seguimiento postoperatorio estructurado. La cirugía no termina cuando el paciente sale del quirófano. Un seguimiento protocolizado —con revisiones al día siguiente, a la semana y al mes como mínimo— es garantía de seguridad y calidad en el resultado.
Preguntas Frecuentes sobre el Párpado Caído y la Blefaroplastia en Barcelona
¿Cuánto tiempo dura la cirugía de corrección de ptosis?
Dependiendo de la técnica empleada y de si se combina con blefaroplastia, la intervención suele durar entre 30 minutos y 90 minutos. Es una cirugía ambulatoria: el paciente entra y sale el mismo día.
¿Duele la operación de párpado caído?
La cirugía se realiza con anestesia local y sedación, por lo que el paciente no siente dolor durante el procedimiento. En el postoperatorio inmediato puede existir cierta molestia leve que responde bien a analgésicos habituales.
¿Cuándo podré volver al trabajo?
La mayoría de los pacientes pueden retomar actividades sedentarias (trabajo de oficina, uso del ordenador, …) entre 5 y 10 días después de la intervención. El ejercicio físico intenso debe evitarse durante al menos dos semanas.
¿Quedarán cicatrices visibles?
Dependiendo de la técnica empleada, las cicatrices se sitúan en el pliegue natural del párpado —donde resultan prácticamente invisibles— o no existe cicatriz cutánea alguna (técnica transconjuntival). En manos expertas, los resultados cicatriciales son excelentes.
¿Los resultados son permanentes?
En términos generales, sí. Una vez corregida la disfunción muscular, los resultados son estables y duraderos. Con el paso de los años, el envejecimiento natural de los tejidos puede generar cierta relajación progresiva, pero rara vez es necesaria una reintervención.
¿Puede la cirugía de ptosis realizarse junto con otras intervenciones faciales?
Sí. La corrección de ptosis puede combinarse en el mismo acto quirúrgico con blefaroplastia superior o inferior, lifting de cejas y otras cirugías del área periocular, siempre que el cirujano lo considere indicado tras una evaluación individualizada.
¿Está cubierta por el seguro médico o la sanidad pública?
Cuando la ptosis genera una afectación funcional demostrable —reducción del campo visual superior— puede considerarse una patología con cobertura en la sanidad pública o en determinados seguros médicos privados. Las formas puramente estéticas, sin compromiso funcional, generalmente no están cubiertas. Tu especialista puede orientarte tras realizar el estudio del campo visual.
Recupera tu mejor mirada con seguridad y precisión
El párpado caído o ptosis palpebral es una condición que afecta tanto a la funcionalidad visual como a la imagen personal y la calidad de vida de quien la padece. La buena noticia es que, hoy en día, disponemos de técnicas quirúrgicas seguras, precisas y mínimamente invasivas que permiten corregirla con resultados naturales y duraderos.
La clave está en un diagnóstico correcto, que diferencie la ptosis verdadera de otras condiciones que la imitan, y en la elección de un especialista en cirugía oculoplástica con la formación y experiencia adecuadas.
En Barcelona, la oferta de profesionales y centros de referencia en blefaroplastia permite acceder a tratamientos de primera calidad con todas las garantías de seguridad.
Si notas que uno o ambos párpados han descendido, que tu campo visual se ha reducido, que sufres fatiga o cefaleas frecuentes, o simplemente que tu mirada ya no refleja la vitalidad que sientes, es el momento de dar el paso y consultar con un especialista. Tu visión y tu bienestar lo merecen.
En Herrero Jover Médicos somos especialistas en blefaroplastia en Barcelona. Ofrecemos una evaluación completa e individualizada de tu caso, con las técnicas más avanzadas y el rigor clínico que mereces.
Si estás considerando hacerte una blefaroplastia para solucionar un problema de párpados caídos o bolsas en los ojos, no dudes en solicitar una valoración personalizada en nuestra clínica estética en Barcelona. Llámanos al 679 465 893 estaremos encantados de resolver todas tus dudas y diseñar el plan quirúrgico más adecuado para ti. Solicita tu consulta hoy mismo y recupera la mirada que quieres.
También puedes leer:
Postoperatorio de la blefaroplastia: tiempo de recuperación, cuidados y resultados finales
Las claves de la blefaroplastia
Diferencias entre la blefaroplastia inferior transconjuntival y la transcutánea
- Párpado caído (Ptosis Palpebral): Causas, diagnóstico y tratamiento - febrero 20, 2026
- Postoperatorio de la rinoplastia: tiempo de recuperación, cuidados y resultados finales - enero 20, 2026
- Lifting facial: Cómo recuperar la frescura en tu rostro - noviembre 11, 2025


